O desafío crecente da resistencia aos antimicrobianos
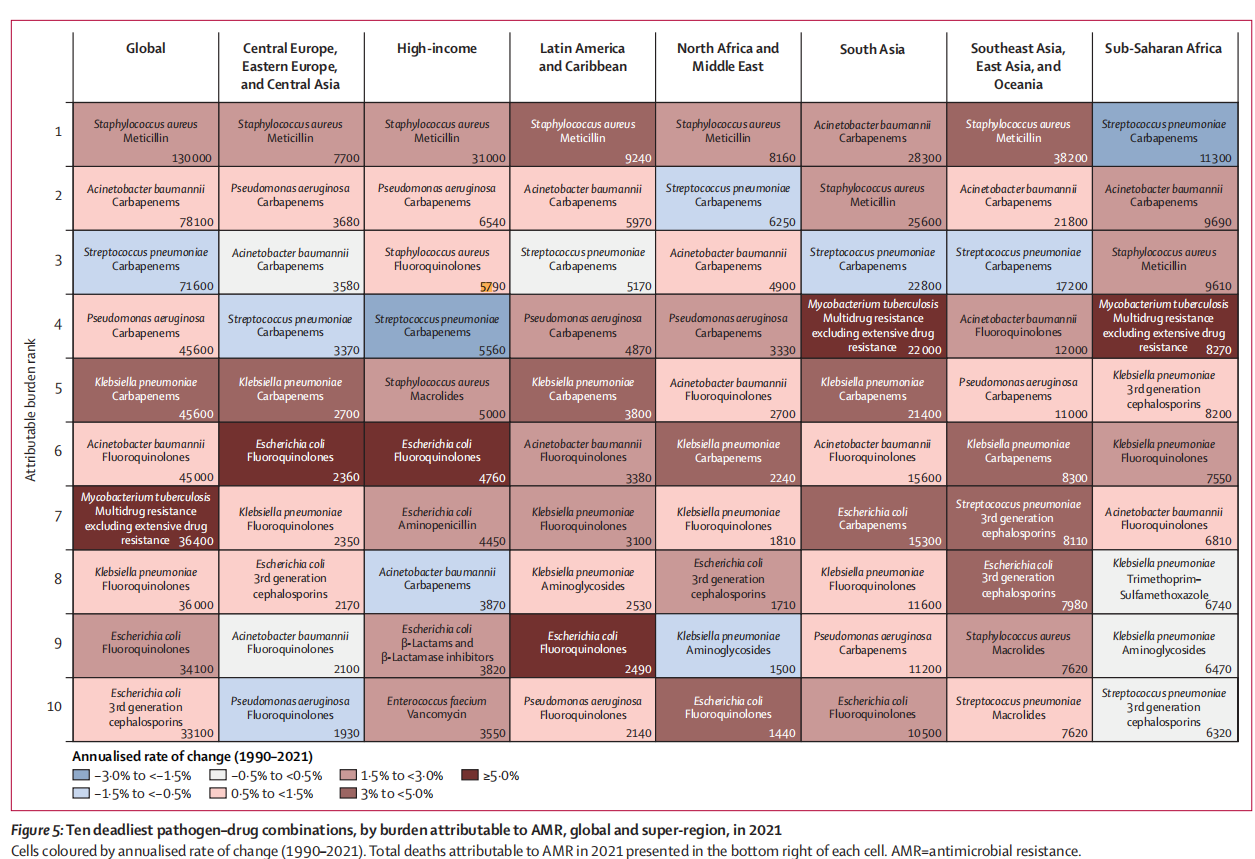
O rápido aumento da resistencia aos antimicrobianos (AMR) é un dos desafíos sanitarios globais máis graves do noso tempo. A Organización Mundial da Saúde incluíu o MRSA como un patóxeno prioritario. Entre os patóxenos resistentes, o Staphylococcus aureus resistente á meticilina (MRSA) é particularmente preocupante. Segundo o estudo sobre a carga global de enfermidades publicado en The Lancet (2024), as mortes directamente atribuíbles ao MRSA aumentaron de 57.200 en 1990 a 130.000 en 2021, o que supón un aumento de máis do dobre en tres décadas [1]. O estudo tamén proxecta que, para 2050, case 40 millóns de persoas poderían perder a vida debido a infeccións por superbacterias resistentes aos antibióticos. O MRSA provoca estancias hospitalarias prolongadas, un aumento dos custos da atención sanitaria e unha maior mortalidade, especialmente entre pacientes de coidados intensivos, pacientes cirúrxicos e residentes de coidados a longo prazo.
ComprensiónEstafilococo áureoe SARM
O Staphylococcus aureus (SA) é unha das principais causas de infeccións asociadas á atención sanitaria. É un coco grampositivo que produce diversas toxinas e encimas invasivas, e é coñecido pola súaampla distribución, forte patoxenicidade e altas taxas de resistenciaO xene da nuclease termoestable (nuc) é unha diana altamente conservada para a detección de SA.
O MRSA pódese clasificar en tres tipos segundo a súa orixe:
-SARM asociado á atención sanitaria (SARM HA)– ocorre principalmente en hospitais e centros de coidados a longo prazo
-SARM asociado á comunidade (SARM CA)– ocorre fóra dos centros sanitarios
-MRSA asociado ao gando (MRSA de LA)
Vías de infección e impacto clínico do MRSA
O MRSA pode entrar no corpo a través deferidas na pel, folículos pilosos ou a corrente sanguínea, causando infeccións supurativas. Os pacientes con enfermidades da pel ou queimaduras son particularmente susceptibles á infección por SARM. A pneumonía é unha das manifestacións clínicas máis comúns da infección por SARM, e un tratamento inadecuado contribúe de xeito importante á alta mortalidade. Polo tanto, o diagnóstico e o tratamento da pneumonía por SARM enfróntanse a grandes desafíos e requiren unha atención especial.
A clave para a prevención e o control das infeccións: o cribado temperán
Os pacientes hospitalizados, incluídos os de unidades de coidados intensivos, salas cirúrxicas e centros de coidados a longo prazo, corren un alto risco de infección por SARM. A identificación precoz da colonización ou infección por SARM é fundamental para previr a transmisión no hospital, implementar precaucións de contacto e reducir a infección cruzada.
Os métodos de cultivo convencionais adoitan tardar entre 48 e 72 horas en dar resultados. Durante ese tempo, os portadores de MRSA poden converterse en posibles fontes de transmisión. As probas moleculares rápidas acurtan significativamente o tempo de cribado, o que permite a detección precoz, o illamento precoz e a intervención temperá.
SA e SARMDetección a partir de macro e micro probas
Destinado á detección cualitativa in vitro de ácidos nucleicos de Staphylococcus aureus e Staphylococcus aureus resistente á meticilina en mostras de esputo humano, mostras de hisopos nasais e mostras de infeccións da pel e dos tecidos brandos. As aplicacións específicas inclúen:
-Prevención e control de infeccións en centros sanitarios– para pacientes hospitalizados, incluídos pacientes de coidados intensivos, pacientes cirúrxicos e pacientes de coidados a longo prazo
-Diagnóstico auxiliar de infeccións respiratorias– para pacientes con sospeita de infección respiratoria por SA ou SARM
-Diagnóstico auxiliar de infeccións da pel e dos tecidos brandos– xunto con outras probas de laboratorio como o cultivo microbiano
Solución avanzada de probas: sistema POCT totalmente automatizado AIO800+ SA e MRSA
O kit de detección de POCT e SA e MRSA totalmente automatizado AIO800 de Macro & Micro-Test, unha ferramenta eficiente para a prevención e o control de infeccións hospitalarias.

-Múltiples tipos de mostras– Mostras de esputo, frotis nasais e infeccións da pel e dos tecidos brandos
-Fluxo de traballo totalmente automatizado– Carga directa desde os tubos de mostra orixinais (1,5 ml–12 ml); tempo mínimo de intervención, redución do erro humano
-Alta sensibilidade– Límite de detección tan baixo como 1000 UFC/ml tanto para SA como para MRSA
-Resultados rápidos– Significativamente máis rápido que o cultivo tradicional, o que permite un control temperán da infección
-Formatos de reactivos duais– As opcións líquidas e liofilizadas superan os desafíos de almacenamento e transporte
-Control de contaminación integrado– Sistema de protección de 11 capas (UV, filtración HEPA, selado con parafina, etc.)
-Compatibilidade universal– Funciona con AIO800 e os sistemas PCR máis convencionais
Obxectivos e interpretación de resultados
Este kit detecta dous obxectivos:
-núcleoxeneun xene específico e altamente conservado de Staphylococcus aureus
-mecAxene: o xene clave que media a resistencia á meticilina
Interpretación de resultados
-SA negativo – Non se detectou Staphylococcus auree
-SA positivo, SARM negativo– Detectouse S. aureus, non se detectou o xene mecA
-SA positivo, SARM positivo– Detectouse S. aureus resistente á meticilina (MRSA)
Implicacións para a atención ao paciente e a saúde pública
A adopción de probas moleculares rápidas ofrece vantaxes significativas:
-Control mellorado das infeccións– a identificación rápida dos portadores de MRSA permite un illamento oportuno e reduce a transmisión hospitalaria
-Melloras nos resultados do tratamento– a información temperá sobre patóxenos axuda na toma de decisións clínicas
-Vixilancia epidemiolóxica– a detección rápida de MRSA, xunto coa información clínica do paciente, proporciona información preliminar sobre a posible orixe de MRSA HA ou CA, o que axuda á monitorización das infeccións hospitalarias.
-Apoio á administración antimicrobiana– a confirmación ou exclusión precoz de MRSA axuda a reducir o uso empírico innecesario de antibióticos de amplo espectro (sempre xunto co criterio clínico)
Abordar o desafío do MRSA require unha estratexia coordinada que combine tecnoloxías avanzadas de cribado con prácticas fundamentais de control de infeccións.Ferramentas de cribado rápido, medidas de illamento eficaces, uso axeitado de antibióticos e vixilancia continuason vías probadas para controlar o MRSA en entornos sanitarios.
Listo para transformar a detección de SA e SARM con mostras reais para obter eficiencia de resposta?
Contact us at: marketing@mmtest.com
Referencias:
[1] Carga mundial de morbilidades 2021 Colaboradores da resistencia antimicrobiana. (2024). Carga mundial da resistencia antimicrobiana bacteriana 1990–2021: unha análise sistemática con previsións ata 2050. The Lancet.
Data de publicación: 10 de abril de 2026
